Заболевания почек являются довольно распространённой патологией. Существует множество медицинских препаратов для проведения терапии, есть и другие способы лечения, но не всегда они эффективны. Может возникнуть ситуация, когда единственным средством, которое способно спасти жизнь пациента, является пересадка почек.
Проводится она только после отсутствия положительного терапевтического отзыва на другие виды лечения. Такой метод позволяет помочь безнадежным людям, находящимся в терминальной стадии хронической почечной недостаточности (ХПН), имеющей код в МКБ-10 № 18. Существуют и врождённые патологии, при которых пересадка может быть необходима новорождённому или младенцу первых лет жизни.
Первая в истории операция по пересадке почки
Попытки пересаживания органов проводились ещё в начале прошлого века на животных. Первую удачную операцию по трансплантации почки человеку провел в 1954 году Мюррей. Она выполнялась молодому мужчине с забором биоматериала от родственного донора (его брата-близнеца) и дала 
возможность пациенту прожить ещё 9 лет. Смерть реципиента наступила из-за рецидива основного заболевания. Донор дожил до старости.
В 2014 году мать отдала дочери один из парных органов, спасая ей жизнь. Пересадку почки новорождённому ребенку, родившемуся с серьезной патологией, предложили сделать в самое ближайшее время. Когда девочке исполнилось два года, процедура была успешно проведена. В дальнейшем техника пересаживания быстро развивалась. Создание иммуносупрессоров сделало возможным осуществление операции с использованием биоматериала от неродственных людей.
Особенности проведения процедуры
Пересаживание донорской почки является самым распространённым среди вмешательств такого вида. Процедура достаточно сложна технически и требует большой виртуозности хирурга. Далеко не каждый врач способен её выполнить. Для этого существуют специальные клиники с квалифицированными докторами.
Важно знать! Главной проблемой трансплантологии является нехватка донорских органов. В Китае этот вопрос до 2007 года решали с помощью казнённых заключенных. Затем подобную практику запретили. И даже при наличии почки очень важно, чтобы она была здорова, подошла по многим показателям и имела наименьшую вероятность отторжения.
Показания для трансплантации органа
Пересадка проводится при тяжёлых поражениях почек, неспособности органа выполнять свою функцию. Это может произойти в результате целого ряда заболеваний, таких как:
- поликистоз;
- гломерулонефрит;
- тяжёлый хронический пиелонефрит;
- злокачественная гипертония;
- кистозная нефропатия;
- сморщенная почка.
При невозможности лекарственной коррекции эти состояния требуют гемодиализа и дальнейшей пересадки органа. Трансплантант может понадобиться как взрослому, так и ребёнку.

Противопоказания
При всей жизненной необходимости пересадки почки, делать операцию можно не всем нуждающимся. Есть целый ряд заболеваний, которые являются противопоказанием для такого хирургического вмешательства:
- онкологические процессы;
- туберкулёз;
- гнойные процессы;
- тяжёлая степень сахарного диабета;
- вирусные гепатиты;
- патологии сердечно-сосудистой системы;
- патологии мочевыводящих путей.
Некоторые из таких состояний являются относительными. При сахарном диабете возможна коррекция лекарственными средствами и дальнейшая пересадка. Хороший результат при этой патологии даёт одновременная трансплантация почки и поджелудочной железы.
Доноры
Чтобы пересадить почку, прежде нужно найти донора. Тот факт, что орган парный, даёт возможность произвести трансплантацию биоматериала от живого человека.
Чаще всего таким добровольцем выступает родственник. В этом случае имеется ряд преимуществ:
- сокращается период ожидания органа;
- выше показатели совместимости;
- меньше риск отторжения почки;
- лучший прогноз для выживаемости.
Потенциального донора обязательно обследуют, проводят тесты на совместимость. Процедуру можно выполнять только с участием здорового человека возрастом от 18 до 65 лет. Он должен осознавать свои действия, назначается психосоциальное обследование. Целый ряд болезней является противопоказанием использования почки.
Трупное донорство производят только от здоровых людей, получивших травму мозга, несовместимую с жизнью. При этом сердце должно работать. Значительная длительность периода гипоксии может сделать орган непригодным. Почка обязана быть без патологий.
Важно знать! Человек должен при жизни сделать волеизъявление о своем согласии на изъятие его органов после смерти. Если такой документ не составлен, решение принимается ближайшими родственниками. В некоторых страна, например, Пакистане, можно проводить трансплантацию только с забором материала от живого донора.
Подготовка к трансплантации
Операция по пересадке почки требует подготовительных мероприятий. Начинается она с разъяснения больному хода предстоящей процедуры, обсуждения дальнейшей тактики реабилитации. Далее подписывается определённая форма соглашения. Реципиента обязательно обследуют, проводят лабораторные анализы, делают ЭКГ, рентген грудной клетки.
В случае, когда пациент находился на диализе, следует провести его и непосредственно перед вмешательством. За 8 часов до манипуляции нельзя употреблять пищу. За 25-30 минут до операции больному проводят премедикацию по назначению врача. Также обязательно ещё до процедуры начать принимать специальные препараты, снижающие риск отторжения.
Ход операции
Операция по трансплантаци почки имеет продолжительность 3-4 часа. Работают две бригады 
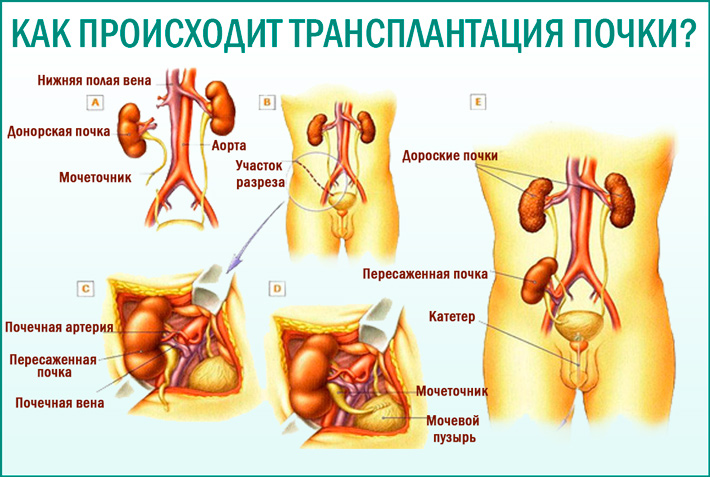
медиков. После введения в наркоз первая группа хирургов изымает у донора орган с мочеточником. Врачи из второй бригады пересаживают его реципиенту, располагая в области малого таза.
Далее сшивают сосуды, мочеточник соединяют с пузырём и устанавливают дренаж. По современным методикам больной орган пациента не удаляют. Такое ведение процедуры снижает риск развития осложнений.
Новый орган при благоприятном исходе операции начинает функционировать на 5-7 сутки. До этого момента проводится процедура гемодиализа. Обязательно назначают антибиотики и иммунодепрессанты.
Ранний послеоперационный этап
После окончания операции больному подают через маску увлажнённый кислород. Также проводят борьбу с тошнотой, рвотой. Человека обязательно согревают при помощи термопледов, чтобы устранить гипотермию и унять дрожь. Это важно, ведь при операции возможно значительное снижение температуры тела.
Проводится инфузионная терапия, медицинский персонал учитывает диурез пациента. Двигательная активность должна начинаться уже в первые сутки для профилактики возможных осложнений.
Возможные осложнения
В послеоперационный период может возникнуть ряд осложнений. Их нельзя прогнозировать заранее, но врачи внимательно наблюдают за состоянием пациента и делают всё возможное для предупреждения развития проблем. У человека могут появиться следующие патологические процессы:
- кровотечение;
- формирование мочевого свища;
- почечная недостаточность;
- отторжение пересаженного органа.
Больному для профилактики неблагоприятных состояний назначаются различные лекарственные препараты. Соблюдение всех рекомендаций врача помогает свести риски к минимуму.
Рекомендации к образу жизни после перенесенной операции
После того, как пациента выписали домой, он находится на диспансерном учёте. В первый квартал он должен посещать врача каждые 2 недели, далее 1 раз в месяц. Обязательно проводятся по графику или в случае беспокойства внепланово лабораторная диагностика, УЗИ, ЭКГ.
Физические нагрузки должны добавляться постепенно. Подъём тяжестей к полугоду после вмешательства может составлять 5 кг, далее не более 10. Пациенту рекомендуется санаторное восстановление. Запрещается работа с токсичными веществами, необходимо избегать контакта с инфицированными людьми, особенно во время вспышек ОРВИ. Загорать на солнце, посещать баню, сауну можно только с разрешения врача.
Совет! Следует помнить, что иммуносупрессивные препараты придётся принимать пожизненно, строго по графику, без пропусков. Самостоятельная отмена, изменение режима или назначение любых других средств без консультации с доктором недопустимы.
Продлить жизнь после пересадки почки поможет соблюдение правильного питания. Алкоголь и курение находятся под строгим запретом. Хлебобулочные изделия, сладости, жиры допускаются в ограниченном количестве. Если вес пациента недостаточный, прибавить ему разрешено не более 5 кг за первый год. Далее не выше 1-2 килограмм за каждые последующие 12 месяцев.
Соленья, маринады исключаются из питания, пища должна быть недосолена. Жирные сорта рыбы, мясо, домашнее молоко, творог, яйца могут присутствовать в рационе крайне редко. Желательно не употреблять ранние овощи, фрукты, не рекомендуются бобовые, щавель, томаты. Жидкость допустима в течение суток в объёме 1.5-2 литра.
Прогноз для пациента с пересаженной почкой
Самыми опасными после пересадки являются первые 4 месяца. Именно в этот период может 
произойти отторжение или разовьются осложнения. Главный вопрос, который интересует пациента при необходимости трансплантации почки: на какой период она служит, как долго будет функционировать пересаженный орган. В первый год орган выживает при операции от живого донора в 94% случаях, при трупном донорстве – в 88%. Далее ежегодная гибель составляет 3-5% и 6-8% соответственно.
При соблюдении правильного образа жизни, выполнении всех рекомендаций врача, постоянном медицинском контроле пациенты проживут после пересадки в среднем срок от 5 до 10 лет. Проводить манипуляцию можно неограниченное количество раз, но, если первая закончилась отторжением из-за иммунной несовместимости, риск повтора такого состояния при повторных операциях очень велик.
Стоимость трансплантации почек в разных клиниках
Стоимость операции зависит от многих факторов. Она состоит из цены самой почки, непосредственно вмешательства и реабилитации. Также немаловажно состояние пациента, срочность процедуры. Продажа органов с коммерческой целью запрещена законом.
Государство выделяет квоты для нуждающихся, но их не хватает для всех больных, которым жизненно необходима трансплантация. Для постановки на очередь следует обратиться в клинику по адресу проживания.
Квалификация врача, уровень клиника так же определяют, сколько стоит пересадка почки. В НИИ им. Склифосовского родственная трансплантация обойдётся в 257 000 рублей. Существует каталог клиник, проводящих такие вмешательства.
В Израиле такая процедура обойдётся приблизительно в 100 000 долларов. Одними из самых низких будут цены на такую операцию в Индии, что служит причиной постоянного роста количества желающих провести пересадку в этой стране. Для иностранцев возможна только родственная трансплантация.
Заключение
Операция по пересадке почки проводится при тяжёлых поражениях органа и помогает сохранить жизнь больного не менее, чем на 5-10 лет. Её эффективность зависит не только от качества проведённой процедуры, но и дальнейшего поведения пациента.
Важно соблюдать назначения врача, следить за своим здоровьем, не пропускать плановые обследования. Все это поможет жить полноценно ещё много лет.

